Le diagnostic définitif de la maladie cœliaque s’appuie sur quatre éléments fondamentaux. Il est important que le patient ait une alimentation normale, c'est-à-dire contenant du gluten, avant d'effectuer le diagnostic.
Le diagnostic de la maladie cœliaque passe par quatre étapes. En tout premier lieu, une anamnèse répertoriant la présence des troubles, suivie d’analyses sérologiques et histologiques. Et, en tout dernier lieu, une période d’alimentation sans gluten qui viendra confirmer le diagnostic.
Anamnèse
L'anamnèse s’intéresse aux antécédents familiaux et au mode d’alimentation, spécifiquement orientée vers les aliments contenant du gluten. Une liste des symptômes cliniques est établie au cours de cette étape, ciblant les symptômes tels que diarrhée, perte de poids et de force, abdomen gonflé, douleurs abdominales, nausées et troubles de la croissance chez les enfants.
Sérologie
- Le Gold standard des tests sérologiques réside dans la recherche des marqueurs de la maladie : les anticorps anti-transglutaminases IgA.
- Un dosage des IgA totaux doit être effectué de façon systématique car un fort pourcentage (3 à 11 %) des personnes souffrant de la maladie cœliaque présentent un déficit en IgA. En cas de déficit en IgA, le diagnostic sérologique des anticorps IgA ne permet pas de tirer de conclusions.
- Chez les patients présentant une déficience totale en IgA, des tests basés la recherche des anticorps anti-transglutaminases de classe IgG (IgG-DGPs ou IgG-TG2) doivent être effectués.
- Le typage HLA ne doit pas être utilisé dans le diagnostic initial de la maladie coeliaque, mais peut être utilisé pour exclure la maladie coeliaque chez les personnes qui ont changé leur régime alimentaire pour un régime sans gluten avant d'être testées. Il convient également en cas de divergence entre les résultats des tests sérologiques et histologiques (par exemple, les lésions muqueuses de type 1 ou de type 2 selon Marsh chez les patients dont la sérologie est négative).
Il est important que le patient suive un régime alimentaire normal, c'est-à-dire contenant du gluten, avant le diagnostic.
Les tests suivants ne sont pas adaptés au diagnostic :
- Anticorps contre la gliadine négative
- Tests de salive et de selles
- Tests sanguins rapides
Le dépistage sérologique : pour quelles personnes est-il recommandé ?
- Patients adultes présentant des symptômes, des signes ou des valeurs de laboratoire indiquant une malabsorption
- Le dépistage des membres de la famille au premier degré (typage HLA) est recommandé
- Patients présentant des taux élevés d'aminotransférases sériques de cause inconnue
- Patients atteints de maladies auto-immunes : Surtout le diabète sucré de type 1 mais aussi le syndrome de Down, de Turner ou de Williams
- Autres cas :
- syndrome du côlon irritable
- augmentation du taux de transaminases dans le foie sans cause apparente
- les troubles gastro-intestinaux chroniques
- colite microscopique
- thyroïdite de Morbus Graves ou de Hashimoto
- ostéopénie/Ostéoporose
- axies sans cause reconnaissable ou neuropathie périphérique
- les aphtes récurrents ou les défauts de l'émail dentaire
- la fécondité, les avortements habituels, la ménarche tardive, la ménopause prématurée
- le syndrome de fatigue chronique
- pancréatite aiguë ou chronique sans cause identifiable
- épilepsie, maux de tête, troubles affectifs, troubles de l'attention/détérioration de la mémoire
- hyposplénie ou asplénie
- psoriasis
- hémosidérose pulmonaire
- Néphropathie à immunoglobulines
Histologie
L'analyse histologique comprend tout d’abord une œsophago-gastro-duodénoscopie (OGD, c'est-à-dire un examen endoscopique de l'œsophage, de l'estomac et de l'intestin) ainsi qu’une biopsie au biveau du bulbe ou du 2ème duodénum.
Elle est effectuée dans les cas où la sérologie est positive et aussi dans les cas où le duodénum semble normal à l'examen endoscopique.
Au moins quatre échantillons doivent être prélevés, dont deux doivent provenir de la partie descendante du duodénum, afin de garantir un diagnostic fiable.
Chez les adultes qui ne consomment plus de gluten depuis un ou deux ans, il peut être utile de répéter la biopsie pour confirmer la guérison de la muqueuse. Cela est particulièrement vrai pour les personnes de plus de 40 ans et les patients qui souffraient auparavant de symptômes très graves.
Une nouvelle biopsie est également nécessaire si le régime sans gluten n'a apporté aucune amélioration.
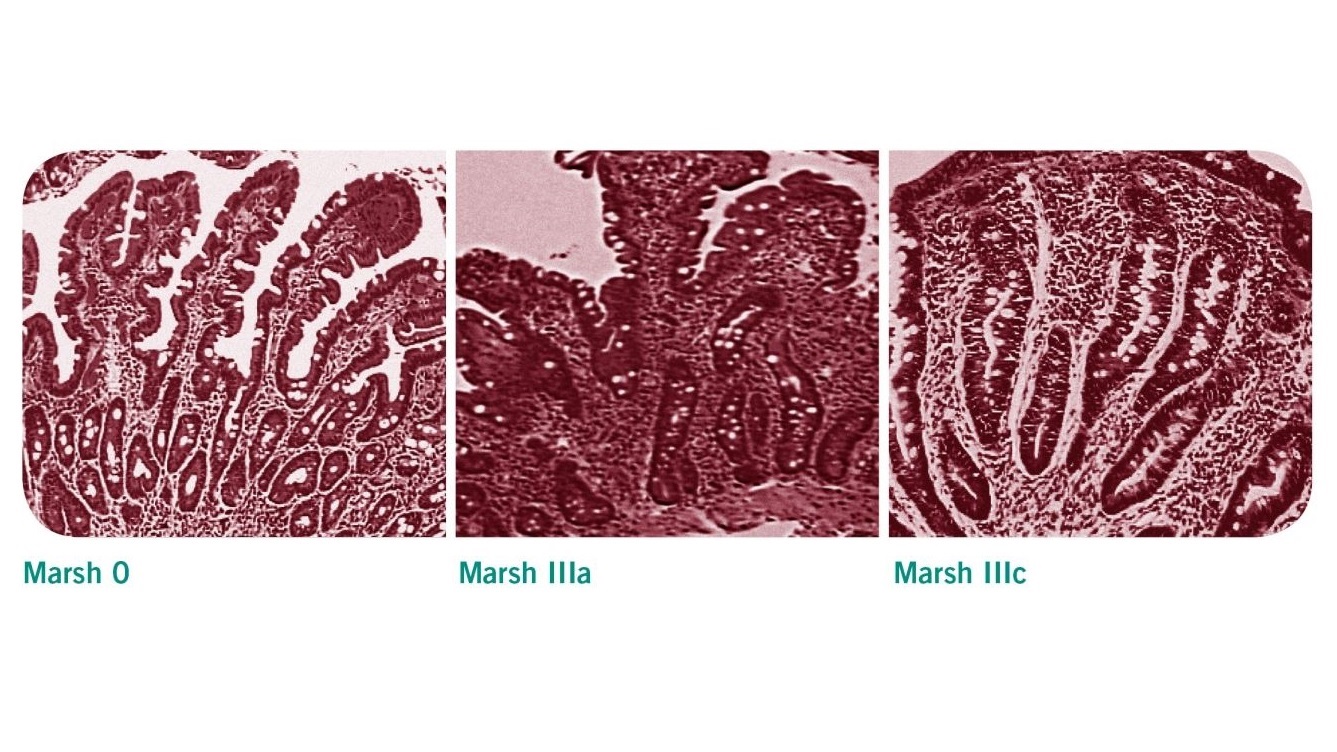
Les modifications histologiques de ces échantillons sont répertoriées d’après la classification de Marsh. En cas de maladie cœliaque, on observe un nombre accru des lymphocytes intra-épithéliaux (LIE) ainsi qu'une hypertrophie/hyperplasie et un allongement des cryptes. Les villosités de l’intestin grêle des personnes souffrant de la maladie cœliaque sont plus courtes, moins nombreuses voire inexistantes. Cela correspond à la classification de Marsh IIIa et IIIc.
Classification de Marsh
-
Marsh 0: Muqueuses et cellules épithéliales intactes de l’intestin grêle
-
Marsh I: Augmentation des lymphocytes intra-épithéliaux (LIE) >30% cellules épithéliales
-
Marsh II: Augmentation des LIE et hyperplasie des cryptes
-
Marsh IIIa à IIIc: Augmentation des LIE et hyperplasie des cryptes, atrophie villositaire (muqueuse de l'intestin grêle avec des villosités intestinales partiellement à complètement rétractées), partielle dans la classe III A, sub-totale dans la classe III B et totale dans la classe III C.
Histologie : nouvelles recommandations en pédiatrie
En ce qui concerne le diagnostic, le document ESPGHAN confirme la possibilité de diagnostiquer la maladie coeliaque chez les mineurs même sans biopsie.
Toutefois, cela ne s'applique que dans les cas suivants :
- des valeurs d'IgA TGA au moins dix fois plus élevées que le maximum normal
- test positif pour les anticorps IgA anti-endomysium dans un second échantillon sérologique
Le test HLA et la présence de symptômes ne sont plus des critères obligatoires pour effectuer une procédure de diagnostic sans biopsie.
Période d’observation pendant le régime sans gluten
Une fois les examens sérologiques et histologiques effectués, les aliments contenant du gluten sont totalement banni de l’alimentation quotidienne. Le diagnostic n’est confirmé qu’en cas d’amélioration des symptômes et si une nouvelle sérologie démontre que les anticorps réagissent à l'alimentation sans gluten. Pour les personnes nouvellement diagnostiqués, il est essentiel de s’assurer du soutien d’un nutritionniste pour la mise en place du régime et des nouvelles habitudes alimentaires.
Des suivis réguliers des patients sont recommandés :
| Pour le diagnostic | Examen physique, détermination, conseils et formation sur la maladie cœliaque, conseils nutritionnels, dépistage recommandé pour les membres de la famille (DQ2, DQ8 et sérologie), recommandation de l'association des patients atteints de maladie cœliaque, examens de routine (numération globulaire, fer, folates, vitamine B12, valeurs de la fonction des glandes de culpabilité, enzymes hépatiques, calcium, phosphates, vitamine D |
|---|---|
| Après 3 à 4 mois | Évaluation des symptômes et de la progression Évaluation de la sérologie nutritionnelle (IgA-TG2) |
| Après 6 mois | Évaluation des symptômes Évaluation de la nutrition Sérologie Répéter les examens de routine (s'il y avait auparavant des valeurs anormales) |
| Après 1 an | Évaluation des symptômes Évaluation clinique Évaluation de la nutrition Sérologie Répétition des examens de routine |
| Après 2 ans | Évaluation des symptômes Évaluation du régime alimentaire (si nécessaire) Sérologie Examen de la fonction thyroïdienne Autres examens basés sur une évaluation clinique |
| Après 3 ans | Densitométrie osseuse (si les valeurs précédentes étaient anormales) Évaluation des symptômes Évaluation de la nutrition Sérologie Examen de la fonction thyroïdienne Autres examens basés sur une évaluation clinique |
Illustration de la classification de Marsh :