La enfermedad celiaca (EC) es una enfermedad sistémica inmunomediada, causada por la ingesta de gluten y otras proteínas afines en personas genéticamente susceptibles. Globalmente se estima que un 1% de la población padece la enfermedad, siendo más frecuente en la mujer y afectando a cualquier edad [1]. Se estima que en el mundo existen alrededor de 30 millones de personas afectadas (500.000 en España), de las cuales una proporción significativa permanece sin diagnóstico.
El diagnóstico de la EC se basa en la presencia de un conjunto de manifestaciones gastrointestinales y extradigestivas, dependientes de la ingesta de gluten, la presencia de autoanticuerpos circulantes específicos, así como de los haplotipos HLA (antígeno leucocitario humano), DQ2 (DQ2.5 y/o DQ2.2) y/o DQ8 y de enteropatía [2-4].
El hecho de que algunas personas con EC presenten grados de enteropatía leve, caracterizados únicamente por un incremento en la concentración de linfocitos intraepiteliales (LIEs > 25%) sin atrofia vellositaria [6], y el reconocimiento de pacientes con EC que no expresan autoanticuerpos circulantes (EC seronegativa)[7] ha complicado sobremanera el proceso diagnóstico de la EC. De tal manera, algunos pacientes con síntomas o signos sugestivos no son adecuadamente investigados por el hecho de ser seronegativos, y otros con lesiones histológicas leves (Marsh 1) son erróneamente catalogados como verdaderos celiacos. En ninguno de estos casos se ha considerado que tanto los síntomas como las lesiones histológicas carecen de especificidad y que otras condiciones clínicas deben ser firmemente consideradas en el diagnóstico diferencial, tanto para los casos de enteritis linfocítica (EL) [6-8-10] como para la atrofia vellositaria (AV) [7].
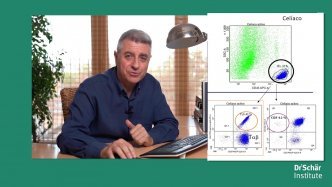
El nuevo protocolo de Diagnóstico precoz de la EC promovido por el Ministerio de Sanidad [3] establece que en los pacientes con una sospecha clínica bien fundada y serología negativa debe realizarse un test genético y en caso positivo una biopsia duodenal. Incluso en estos casos, una biopsia duodenal positiva tampoco asegura el diagnóstico ya que se han descrito casos de EL o de AV seronegativa con regresión espontánea de las lesiones sin recurrir a una dieta específica [7]. Tales casos podrían requerir, por tanto, de una prueba de provocación, para reproducir las lesiones, incrementando el riesgo, la incomodidad y el coste [3]. Por este motivo, el Protocolo del Ministerio establece la recomendación de aplicar en estos casos dudosos técnicas avanzadas que añadan precisión al diagnóstico, concretamente el inmunofenotipaje de las poblaciones linfocitarias de la mucosa duodenal por citometría de flujo (linfogramas intraepiteliales) y/o la medición de depósitos mucosos de inmunoglobulina A frente a la transglutaminasa-2 tisular (IgA-TG2) por inmunofluorescencia [3]. Esta recomendación se recoge igualmente en las guías clínicas editadas por la ESPGHAN para reforzar el diagnóstico en pacientes con lesiones histológicamente leves y seronegatividad [11-12] y en los propios criterios propuestos por Catassi C y cols, en su regla del “4 sobre 5”, cuando se trata de pacientes Marsh 1 seronegativos [5].
En estos casos, el inmunofenotipaje de las poblaciones linfocitarias podría resolver el diagnóstico diferencial entre una sensibilidad al gluten no celiaca (algunas cursan con duodenosis linfocítica), una celiaca “lite” (Marsh 1) o una enteropatía no relacionada con el gluten.